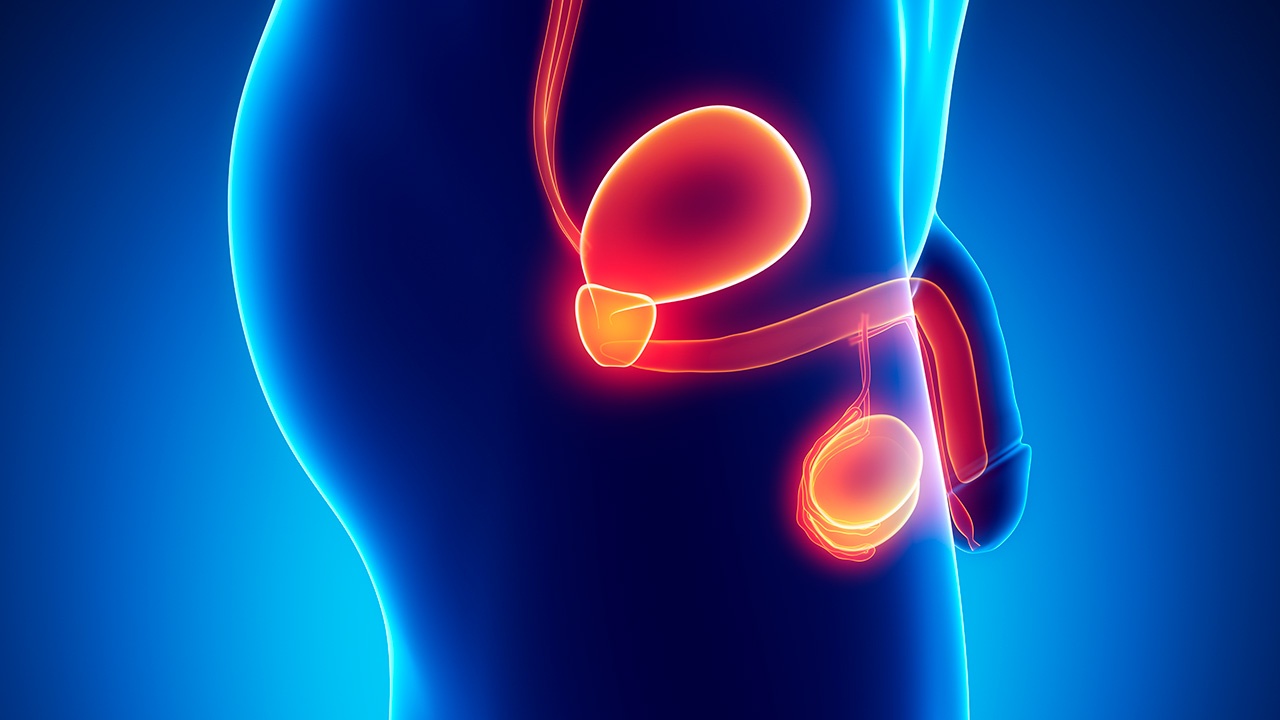
Cáncer testicular
Lectura de 3 minuto(s)

Entidad oncológica especializada en prevención, diagnóstico y tratamiento del cáncer.
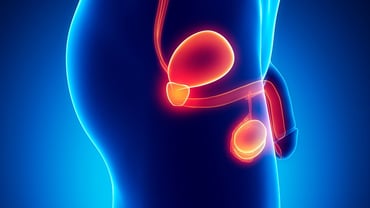
El cáncer testicular es un tipo de cáncer que se desarrolla en los testículos, órganos reproductores masculinos encargados de producir espermatozoides y hormonas masculinas. Es una enfermedad relativamente poco común, pero es importante estar informado sobre ella, ya que puede afectar a hombres de todas las edades, aunque es más frecuente en hombres jóvenes entre los 15 y 35 años.
Seminomas: Crecimiento lento y expansión controlada
Los seminomas son uno de los subtipos principales de cáncer testicular y se caracterizan por crecer y propagarse de forma más lenta en comparación con los no seminomas. Existen dos subtipos de seminomas: los seminomas clásicos o típicos y los seminomas espermatocíticos.
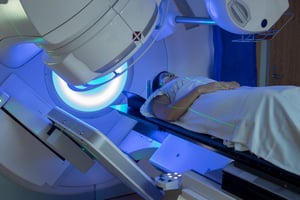
Los seminomas clásicos representan la mayoría de los casos de seminomas y tienden a responder bien a la radioterapia. Por otro lado, los seminomas espermatocíticos son más comunes en hombres mayores y generalmente se tratan mediante cirugía.
No seminomas: Más comunes en hombres jóvenes
Los tumores no seminomas son más frecuentes en hombres jóvenes, especialmente entre la adolescencia y los 30 años. Existen cuatro tipos principales de tumores no seminomas: Carcinoma embrionario, Carcinoma del saco vitelino, Coriocarcinoma y Teratoma.
El tratamiento de los tumores no seminomas puede implicar una combinación de cirugía, quimioterapia y, en algunos casos, radioterapia. Es fundamental determinar el tipo específico de tumor para planificar el tratamiento adecuado.
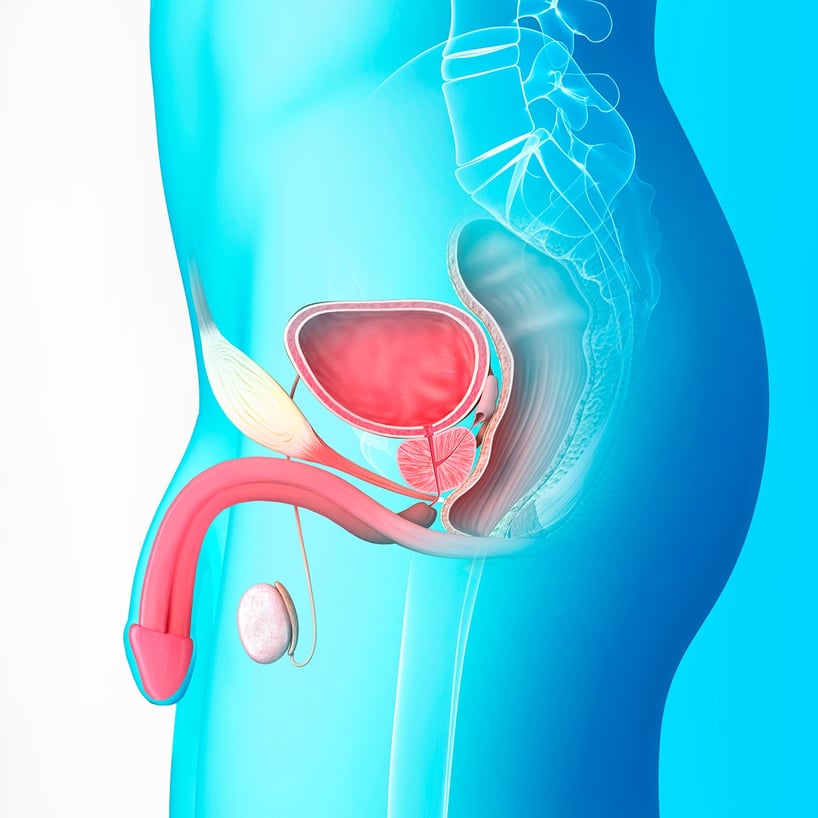
Carcinoma in situ del testículo: Un inicio no invasivo
El carcinoma in situ del testículo es una forma no invasiva de cáncer testicular que comienza en las células germinativas, las cuales son responsables de producir espermatozoides. A menudo, el carcinoma in situ se descubre incidentalmente durante una biopsia o cuando se realizan pruebas por otras razones médicas, como la evaluación de la infertilidad.
El seguimiento y el monitoreo cercano son esenciales para detectar cualquier cambio que pueda indicar la transformación a un cáncer invasivo. Algunos casos de carcinoma in situ pueden requerir tratamiento, mientras que otros pueden ser vigilados de cerca sin intervención inmediata.
Factores de riesgo y prevención
Aunque la causa exacta del cáncer testicular no se conoce completamente, se han identificado algunos factores de riesgo que pueden aumentar las probabilidades de desarrollar la enfermedad. Entre ellos se encuentran los antecedentes familiares de cáncer testicular, desarrollo testicular anormal, criptorquidia (testículos no descendidos) y síndrome de Klinefelter.
Es importante estar alerta ante cualquier síntoma inusual en los testículos, como la presencia de masas, abultamientos, dolor o hinchazón. Realizarse autoexámenes regulares y acudir a un médico ante cualquier sospecha son medidas preventivas clave.
Tratamiento según la etapa de la enfermedad
El tratamiento del cáncer testicular depende de la etapa en que se encuentre la enfermedad al momento del diagnóstico.
Tratamiento en la fase I (cáncer localizado):
-
Seminomas:
- La cirugía para extirpar el testículo afectado (orquiectomía) es el tratamiento principal. En algunos casos, se puede seguir con radioterapia enfocada en los ganglios linfáticos regionales.
-
No seminomas:
- La cirugía para extirpar el testículo afectado y los ganglios linfáticos retroperitoneales es el tratamiento más común.
Tratamiento en la fase II (cáncer con propagación local):
-
Seminomas:
- La cirugía seguida de quimioterapia es el enfoque más común. También se puede considerar la radioterapia en ciertos casos.
-
No seminomas:
- La cirugía para extirpar el testículo afectado y los ganglios linfáticos retroperitoneales, seguida de quimioterapia, es el tratamiento típico.
Tratamiento en la fase III (cáncer con propagación a distancia):
- Tanto seminomas como no seminomas: Se emplea una combinación de cirugía y quimioterapia, y en algunos casos, radioterapia focalizada a áreas específicas.
Seguimiento y cuidados posteriores
El seguimiento médico y la detección temprana de recurrencias son fundamentales para una mejor recuperación y supervivencia a largo plazo. Después del tratamiento, es importante asistir a las revisiones periódicas con el especialista y realizar pruebas de seguimiento según lo recomendado.
Además, llevar un estilo de vida saludable puede ser beneficioso para la recuperación y bienestar general del paciente. Esto incluye evitar el tabaco, mantener una dieta equilibrada y realizar actividad física de manera regular.
Recuerda que ante cualquier síntoma sospechoso o duda sobre el cáncer testicular, siempre es fundamental buscar atención médica y seguir las indicaciones de los profesionales de la salud. Con un diagnóstico temprano y un tratamiento adecuado, las posibilidades de recuperación son significativamente mayores.

Entidad oncológica especializada en prevención, diagnóstico y tratamiento del cáncer.
Etiquetas:
¡Suscríbete a nuestro Blog!
Revisa estos árticulos recomendados
-
Lectura de 8 minuto(s)






























.png)